FAQ QUESTIONS FRÉQUEMMENT POSÉES
Les régions distales de l'estomac (antre et pylore) sont les plus facilement visibles à l'échographie. Le corps de l'estomac contient généralement plus d'air, ce qui peut interférer avec l'examen, et l'accès au fond gastrique est difficile.
Le contenu antral reflète le contenu global de l'estomac.
La taille de l'antre est la moins variable et celle qui est la mieux corrélée avec le volume gastrique.
Utilisez les repères anatomiques (identifiez le foie et l'aorte/IVC, puis concentrez-vous dans la région caudale au foie et antérieure aux vaisseaux).
Modifiez la position du patient (surélévation de la tête de lit, examen en décubitus latéral droit (DLD)).
Demandez au patient de prendre une respiration lente et profonde : cela peut déplacer le côlon transverse plus caudalement, amenant l'antre dans le champ de vision.
Essayez de pivoter et d'incliner la sonde.
Chez 2 à 3 % des patients, l'antre peut ne pas être identifiable.
L'estomac présente une paroi caractéristique épaisse, musculaire et multicouche. La couche la plus proéminente est la musculeuse propre hypoéchogène qui est presque toujours visible. Le côlon et l'intestin grêle ont une paroi fine et non musculaire.
Balayer de droite à gauche peut mettre en évidence les différentes zones de l'estomac (pylore - antre - corps).
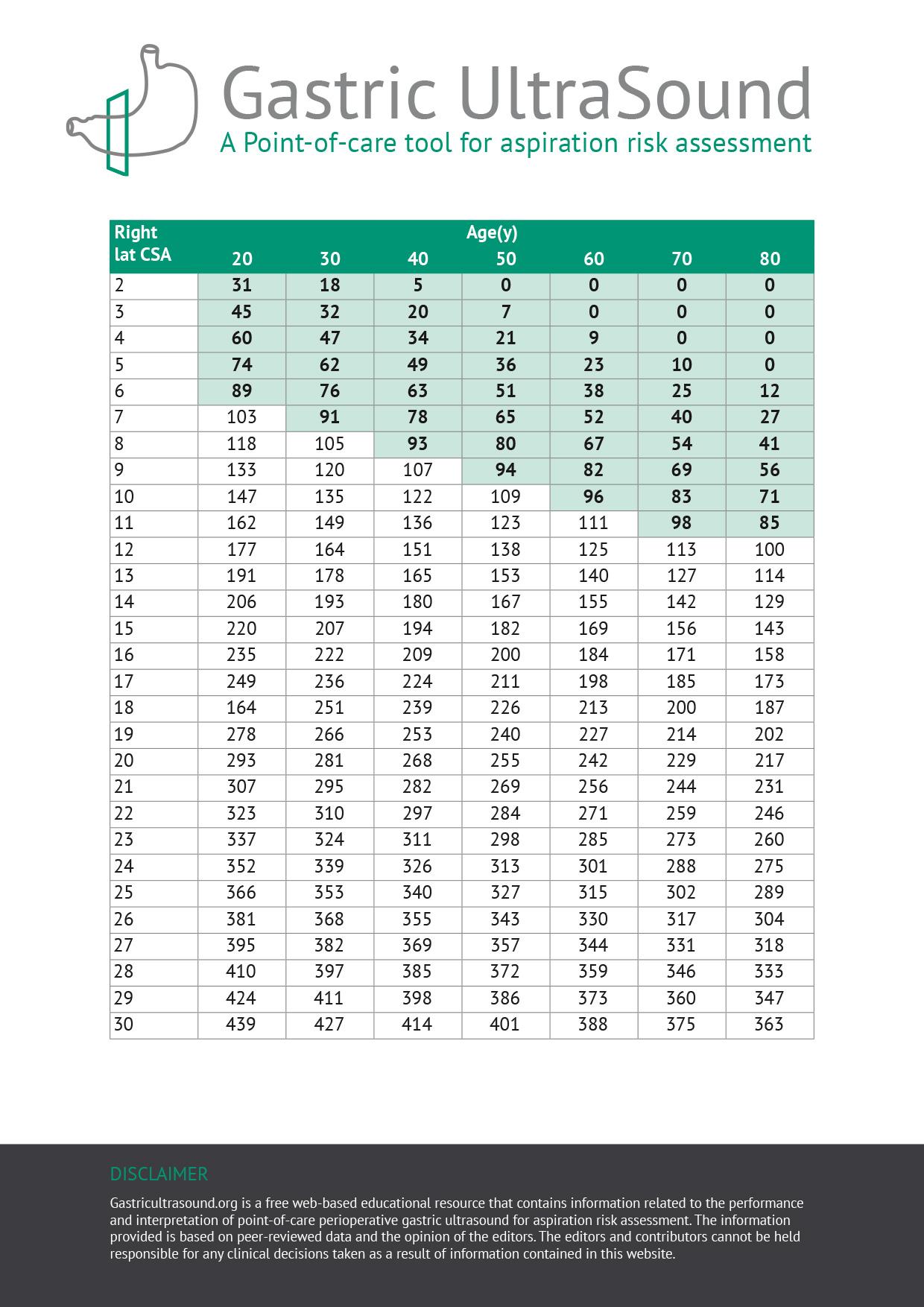
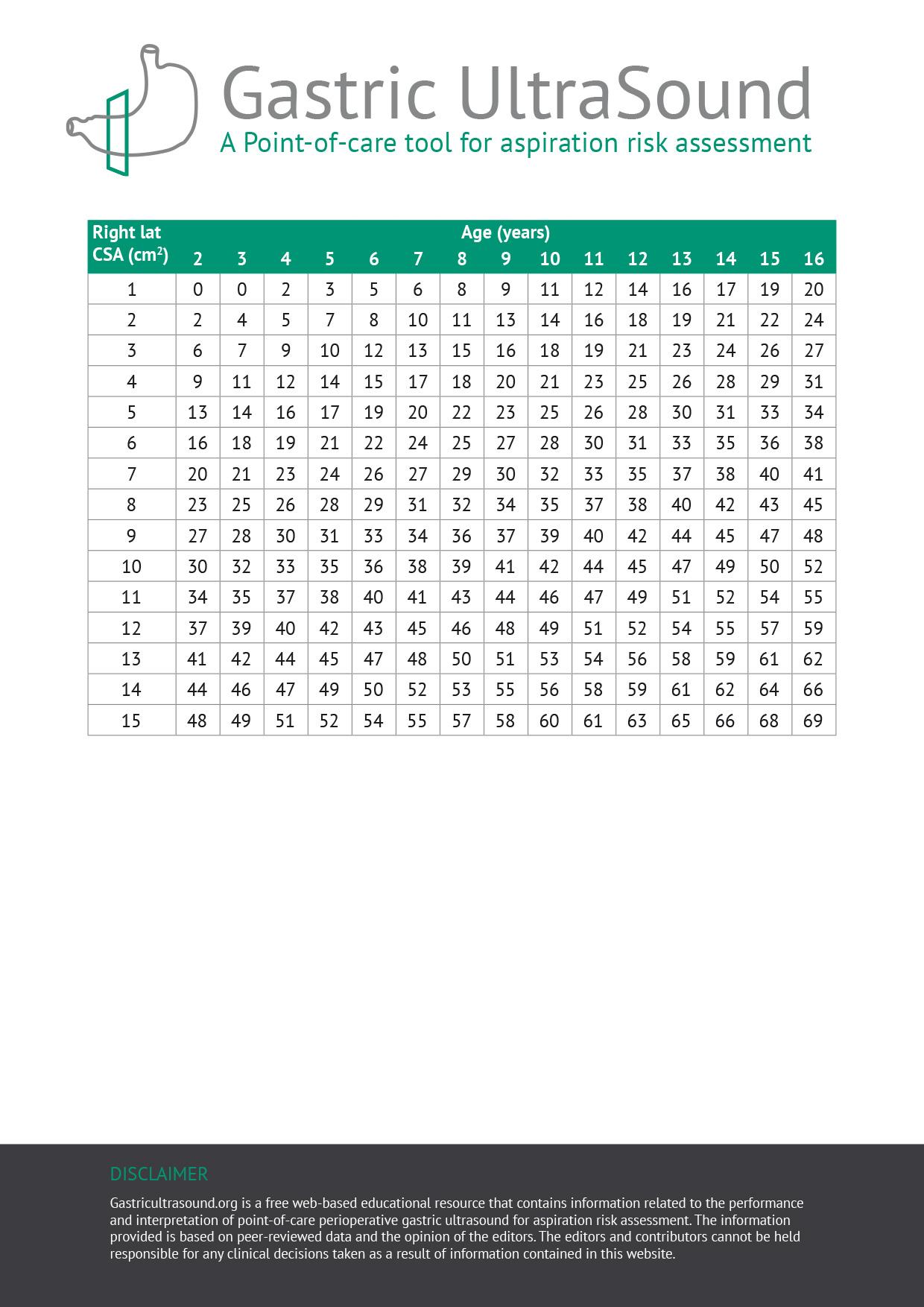
La veine cave inférieure (IVC) et l'aorte se trouvent en position postérieure par rapport au pylore et à l'antre, et les deux peuvent être identifiés au cours de l'examen. Pour estimer le volume gastrique, il est recommandé de mesurer l'antre (en décubitus latéral droit) au niveau de l'aorte pour une plus grande précision lors de la mesure de la surface antrale.
L'estomac peut ne pas être facilement trouvé chez 2 à 3 % des sujets malgré une technique d’examen appropriée.
Les résultats peuvent ne pas être fiables chez les sujets ayant subi une intervention chirurgicale gastrique antérieure (par exemple, gastrectomie partielle) ou présentant de grandes hernies hiatales. Les estimations de volume en particulier seront probablement inexactes chez ces sujets.
Généralement moins de 5 minutes.
Le modèle présenté ici a été validé pour des volumes allant de 0 à 500 mL.
Cela se réfère au poids corporel total.
Les estimations de volume sont très fiables à condition de suivre systématiquement la technique d’examen et de mesure décrite.
Pour un volume de fluide gastrique donné, les patients plus âgés ont tendance à avoir une aire de section antrale (CSA) plus élevée que les patients plus jeunes. La raison de cette observation est inconnue ; cependant, cela pourrait éventuellement s'expliquer par une paroi gastrique plus souple chez les patients plus âgés
Pas nécessairement. Le RGO est une maladie complexe qui affecte de nombreuses parties du tractus gastro-intestinal. Par exemple, le reflux duodéno-gastrique est également courant chez ces patients. Ainsi, un estomac vide à un moment donné ne garantit pas que l'estomac restera vide pendant toute la durée de l'intervention chirurgicale. Par conséquent, chez les patients présentant un reflux symptomatique ou sévère, une approche conservatrice de la prise en charge, y compris l'intubation endotrachéale, peut être justifiée.
Bien qu'il soit plus facile de visualiser l'estomac lorsqu'il est plein, un examen devrait être considéré comme non concluant s'il est incapable de trouver l'organe. Cela peut se produire chez 2 à 3 % des sujets. Une possibilité est qu'il puisse être "caché" en arrière du côlon. L'approche la plus prudente dans cette situation est de guider la prise en charge en fonction de l'anamnèse du patient.
L'échographie gastrique NE remplace PAS les directives de jeûne. Les directives de jeûne sont un outil important pour la sécurité des patients en cas de sujets sains subissant des interventions électives. Cependant, pour les patients présentant des comorbidités significatives pouvant prolonger la vidange gastrique (par exemple, diabète, dysfonctionnement rénal ou hépatique, troubles neurologiques graves), les patients qui n’ont pas suivi les règles de jeûne ou en cas de chirurgie urgente, l'échographie gastrique peut être particulièrement utile pour définir le contenu gastrique et guider la stratégie anesthésique et la gestion des voies aériennes.
Cela n'est pas recommandé. Dans les situations où la probabilité pré-test d'un estomac plein est soit très faible (patient programmé à jeun en bonne santé) soit très élevée (par exemple, vomissements actifs, occlusion intestinale proximale connue, ingestion de solides dans les 2-3 heures précédant la chirurgie), l'échographie gastrique ajoutera peu à l'évaluation clinique, et pourrait même "embrouiller la situation". Au lieu de cela, comme pour tous les autres tests diagnostiques, l'échographie gastrique est plus utile dans les situations d'équivalence clinique (c'est-à-dire une probabilité pré-test de 50 %), lorsque le contenu gastrique est vraiment incertain.
Chez les patients chirurgicaux électifs en bonne santé et à jeun, l'incidence d'un estomac plein est faible (environ 2 %). Cela est probablement plus courant chez les patients présentant des comorbidités chroniques significatives. Dans les situations urgentes ou d'urgence, les intervalles de jeûne ne sont pas fiables.
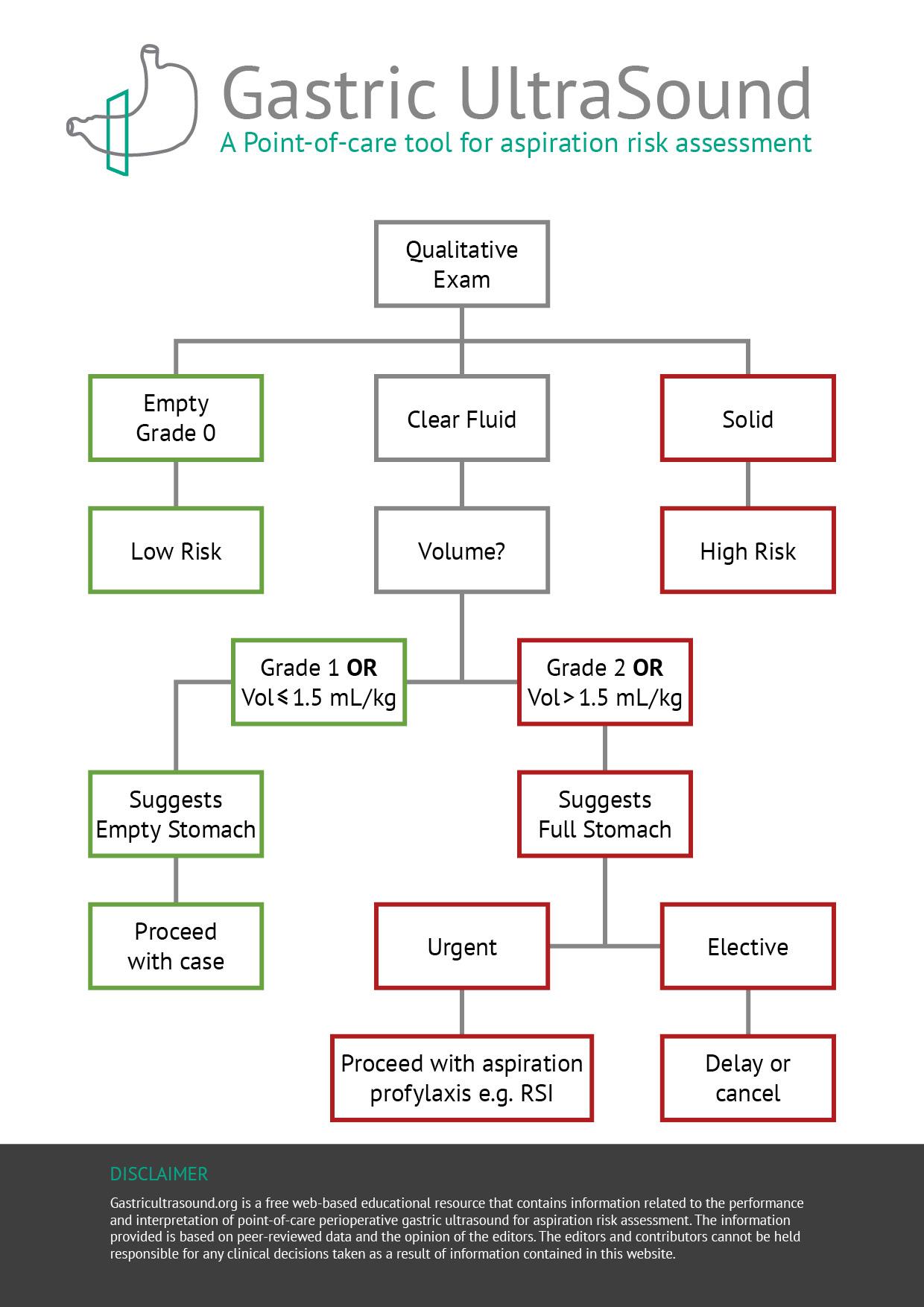
L’examen en position couchée est utile pour deux raisons:
1. Si un contenu solide ou épais est observé en position couchée, l'estomac peut être considéré comme plein et l'examen comme terminé.
2. L’examen en position couchée et latéral droit permet une évaluation semi-quantitative du volume (grade 0-2).